São Paulo, 24 de maio de 2021 – Neste mês é celebrada a campanha Maio Roxo com o objetivo de conscientizar a população sobre as doenças inflamatórias intestinais (DIIs).
Segundo o Ministério da Saúde, as enfermidades que mais afetam os órgãos intestinais são: doença de Crohn e retocolite ulcerativa, responsáveis por 95% dos casos. No mundo, há uma tendência de aumento de novos casos das DIIs a cada ano, segundo a Dra. Bruna Vailati, coloproctologista do Centro Especializado em Aparelho Digestivo do Hospital Alemão Oswaldo Cruz.
De acordo coma a especialista, esse fato se dá por conta do estilo de vida da sociedade contemporânea, onde as pessoas tendem a optar por uma dieta rica em alimentos industrializados e ultra processados, com baixo consumo de alimentos in natura.
Para o Dr. Daniel Nakagawa, gastroenterologista do Centro Especializado em Aparelho Digestivo do Hospital Alemão Oswaldo Cruz, ter uma data para alertar sobre as DIIs é de extrema importância, uma vez que “essas disfunções ainda são desconhecidas por grande parte da população.
Há pessoas que consideram os sintomas dessas doenças vexatórios, por conta da falta de informação e do pouco que se é dito e explicado sobre o tema. Dessa forma, ter uma data para aumentar a visibilidade das doenças inflamatórias intestinais é fundamental”, diz.
Doença de Crohn e retocolite ulcerativa
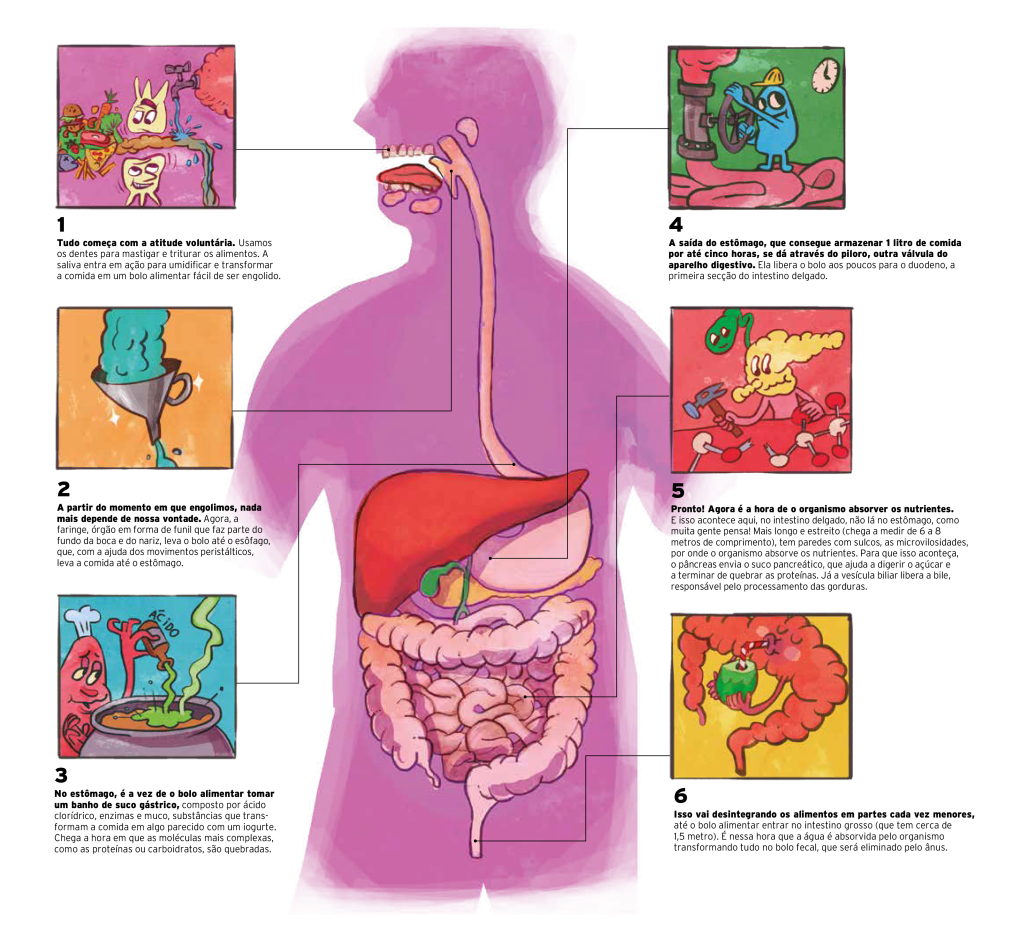
A doença de Crohn e a retocolite ulcerativa são doenças multifatoriais que apresentam sintomas e tratamento similares guiados pela gravidade e localização das patologias. A retocolite ulcerativa é uma inflamação crônica restrita ao revestimento interno do intestino grosso, inicia pelo reto (parte final do intestino) e se estende de forma contínua por uma área que varia em cada paciente.
Já a doença de Crohn pode comprometer qualquer parte do trato gastrointestinal, que vai da boca ao ânus, de forma descontínua, ou seja, atinge áreas doentes intercaladas com áreas saudáveis e pode comprometer todas as camadas da parede do intestino. “A região que mais é atingida pela doença de Crohn é o final do intestino fino e o intestino grosso”, explica a Dra. Bruna.
As doenças inflamatórias intestinais não têm fatores definidos para desenvolvimento, que variam desde fatores genéticos, hábitos alimentares e alteração da flora bacteriana do intestino do paciente. Podem acometer desde crianças a idosos, com mais frequência em adultos jovens, na faixa entre 20 a 40 anos de idade.
Os principais sintomas são dores abdominais, diarreia (muitas vezes com sangue, muco ou pus), constipação, febre, perda de peso e fraqueza. Os pacientes também podem apresentar lesões no ânus, dores nas articulações, inflamações oculares, lesões na pele e alterações no fígado.
Por conta dos fatores de risco indefinidos, a especialista explica que não há como garantir ações específicas para a prevenção das doenças. No entanto, o tabagismo é um dos hábitos que está associado ao desenvolvimento e à piora dos sintomas da doença de Crohn e que deve ser evitado.
Tratamento
“Novas drogas como os imunossupressores e imunobiológicos estão constantemente surgindo, aumentando o arsenal terapêutico contra as patologias”, comenta Dr. Daniel Nakagawa. Os tratamentos medicamentosos da doença de Crohn e da retocolite ulcerativa se baseiam em imunossupressores e imunobiológicos.
Além dos remédios administrados por via oral, medidas comportamentais como ter uma nutrição adequada, evitar anti-inflamatórios e manter hábitos de vida saudáveis são importantes”, complementa.
Quando o paciente não responde de forma satisfatória ao tratamento clínico e medicamentoso, procedimentos cirúrgicos são indicados. “Nem todo paciente precisa de cirurgia, os procedimentos são individualizados e dependem da gravidade e extensão da doença, assim como dos sintomas e condições clínicas de cada um”, comenta a Dra. Bruna Vailati.
“Em ambas as patologias, o procedimento consiste na extração do órgão inflamado. No entanto, no caso da doença de Crohn, mesmo que o segmento doente seja removido, a inflamação pode surgir em outras áreas. Ou seja, a cirurgia não cura a doença e os pacientes devem continuar com o acompanhamento clínico e com o tratamento medicamentoso. Já na retocolite, a remoção dos intestinos elimina toda a parte doente e há maior chance de o paciente não apresentar mais inflamações”, diz a cirurgiã.
Os especialistas explicam que as doenças inflamatórias intestinais não têm cura, mas é possível, na maioria dos casos, ter o controle dos sintomas e prevenir novas crises. Portanto, em caso de suspeita, é fundamental que o paciente procure atendimento médico imediato para realizar o diagnóstico de forma precoce.
Sobre o Hospital Alemão Oswaldo Cruz
Fundado em 1897 por um grupo de imigrantes de língua alemã, o Hospital Alemão Oswaldo Cruz é um dos maiores centros hospitalares da América Latina. Com 123 anos de atuação, é referência em serviços de alta complexidade e ênfase em Oncologia e Aparelho Digestivo. Para que os pacientes tenham acesso aos mais altos padrões de qualidade e de segurança no atendimento, atestados pela certificação da Joint Commission International (JCI) – principal agência mundial de acreditação em saúde -, o Hospital conta com um corpo clínico renomado, formado por mais de 4,5 mil médicos cadastrados ativos, e uma das mais qualificadas assistências do país. Sua capacidade total instalada é de 805 leitos, sendo 582 deles na saúde privada e 223 no âmbito público. Desde 2008, atua também na área pública como um dos seis hospitais de excelência do Programa de Apoio ao Desenvolvimento Institucional do Sistema Único de Saúde (Proadi-SUS) do Ministério da Saúde.
Hospital Alemão Oswaldo Cruz – https://www.hospitaloswaldocruz.org.br/
Informações para a imprensa
Conteúdo Comunicação:
Comunicação Corporativa do Hospital Alemão Oswaldo Cruz